NOUVELLES
Traduit de l'anglais par NaturopathicCurrents Inc.
- Le yoga du rire aide à soulager les symptômes de la dépression et du SCI
04 Janv 21
- Effet des anthocyanes sur l’inflammation systémique et vasculaire
27 Déc 20
- Curcuma et Gingembre - Une option B efficace et sécuritaire
15 Déc 20
- Safran et polyarthrite rhumatoïde
03 Déc 20
- Les liens entre la flore intestinale et la maladie d'Alzheimer soutenus par la recherche
01 Déc 20
- Le café et le thé vert pour la longévité des personnes atteintes de diabète de type 2
24 Nov 20
- Est-ce que les omégas 3 peuvent aider les personnes atteintes de SDRA?
24 Nov 20
- Nouvelles cibles génétiques pour la COVID-19
17 Nov 20
- Réduire le risque d'infection par la vitamine D
17 Nov 20
- Suppléments de sureau
03 Nov 20
- Le syndrome prémenstruel (SPM)
08 Oct 20
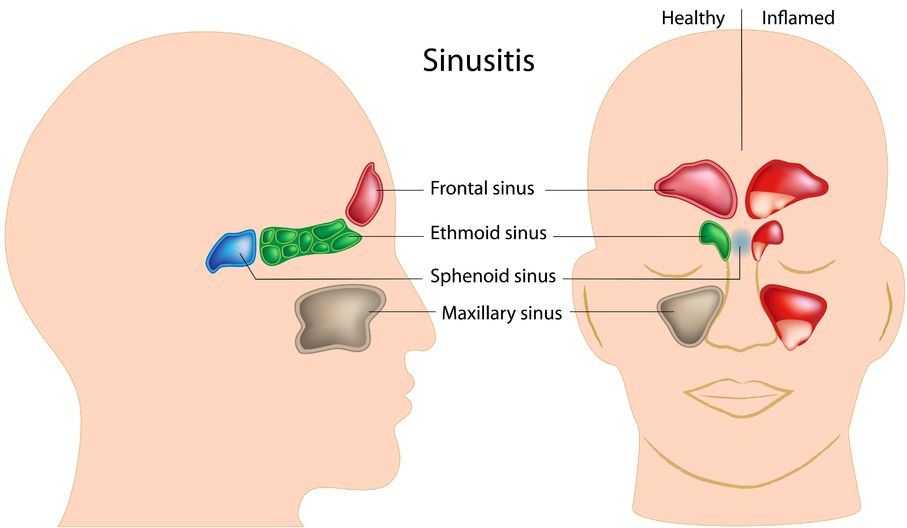
- L'acupuncture dans le traitement du SCI
02 Oct 20
- Construire la psychoneuro-immunité comme stratégie préventive contre le COVID-19
24 Sept 20
- Protégez-vous avec un bouclier-duo de vitamine C et de quercétine
21 Sept 20
- Les probiotiques pour soutenir l’immunothérapie du cancer
21 Sept 20