Related Articles
- 13 5月 18マグネシウムは、体内で4番目に豊富なミネラルで、[1]日々生じる数多くの代謝やホルモン反応に不可欠です。[2]骨の形成に役立つことが広く知られていて(カルシウムとともに)、その天然の筋弛緩作用により睡眠補助薬として関心が高まっています。しかし、これはマグネシウムの数多くの利点のほんの一部にすぎなく、神経や筋肉の正常な機能、心拍の維持、免疫系の健康に必要です。[1][3]このように、マグネシウムは、喘息、片頭痛、自閉症スペクトラム障害、心血管疾患、糖尿病、さらには癌を含め、幅広い疾患において重要な役割を果たしているため、特定の慢性疾患を治療する場合は考慮すべきです。
- 17 7月 16
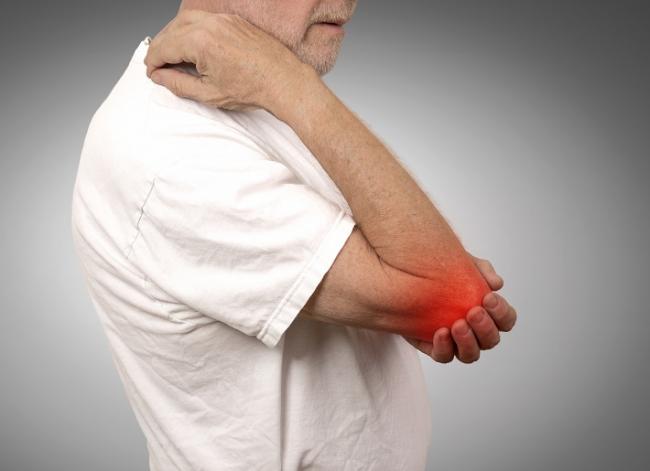
- 30 4月 17あなたは怪我をしたことはありますか?靭帯を痛めたことは?足首をひねったことは?肩の脱臼は?傷が治らず炎症が続く場合に、医者が行うであろう治療オプションはコルチゾン注射かも知れません。
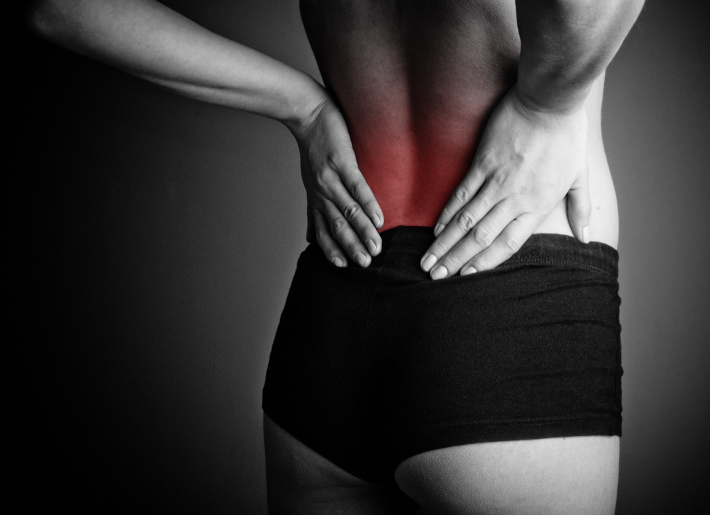
- 03 1月 14'; $link = url($path, array('absolute' => TRUE)); $nid = arg(1); if ($nid == 201401){ ?> download pdf03 1月 14'; $link = url($path, array('absolute' => TRUE)); $nid = arg(1); if ($nid == 201401){ ?> download pdf09 11月 1509 7月 1531 3月 16人混みの通りを歩くと、恐ろしいボディランゲージや姿勢を見かけることでしょう。多くの人が猫背でうつむき、しかめ面をして、携帯電話に向かってタイプしていることでしょう。座っている人はまず殆どが猫背ですが、同じ事が運転、食事、談話、電話、トイレ、デスクワーク、勉強といったことをしている人に言えるでしょう。30 6月 1703 1月 14'; $link = url($path, array('absolute' => TRUE)); $nid = arg(1); if ($nid == 201401){ ?> download pdf03 5月 1731 1月 18若年性特発性関節炎(JIA: Juvenile idiopathic arthritis)は、医療者からの答えを待ち望む間、日々奮闘に奔走することから、子供だけでなく親にも同様に痛みを伴うかも知れない病気です。23 12月 1614 6月 1909 11月 1514 6月 1931 8月 13高電力・高熱のレーザー治療は、20世紀中頃から組織を手術で切除するのに使われてきました(1)。31 12月 17誰もが「強い骨の維持には牛乳を」と言っているコマーシャルをテレビで見たことがあるでしょう。29 12月 19
コラーゲンペプチドはどこからともなく現れたようで、 ソーシャルメディアで宣伝され、雑誌の表紙にも掲載 されています。美容師までもが、コラーゲンペプチドを スムージーに加える方法について話していました。しか し、コラーゲンペプチドとは何でしょう?誰もがコラー ゲンの粉末をコーヒーやスムージー、朝食のオートミ ールボウルに加えているのはなぜでしょう?そして、食 事にもコラーゲンペプチドを加えるべきでしょうか
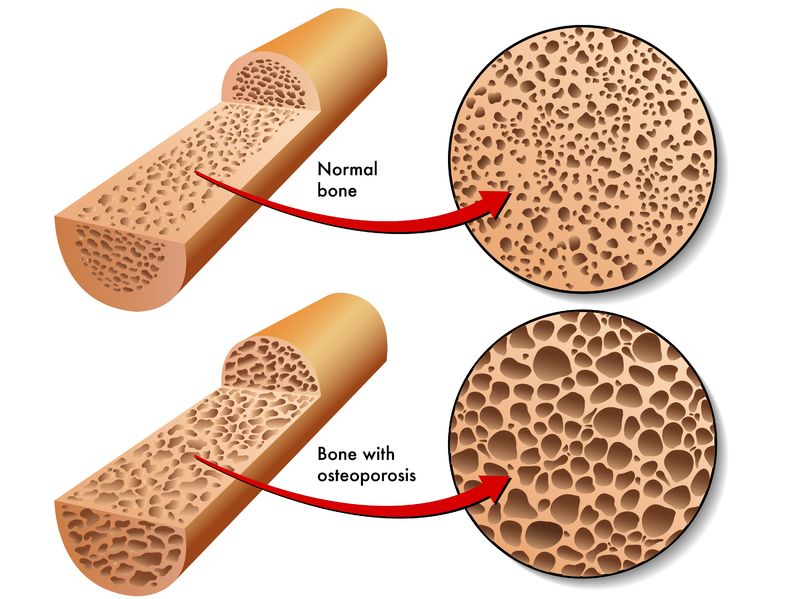
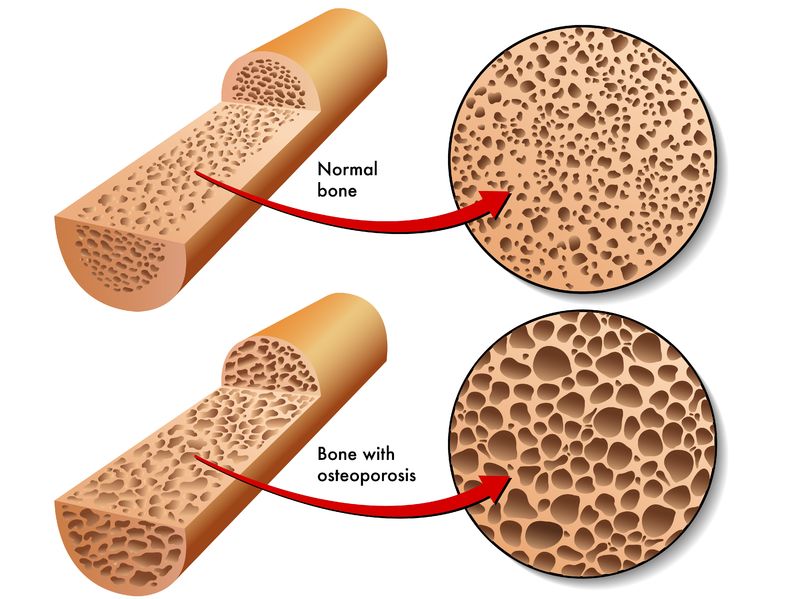
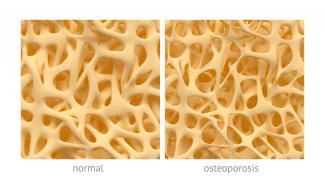
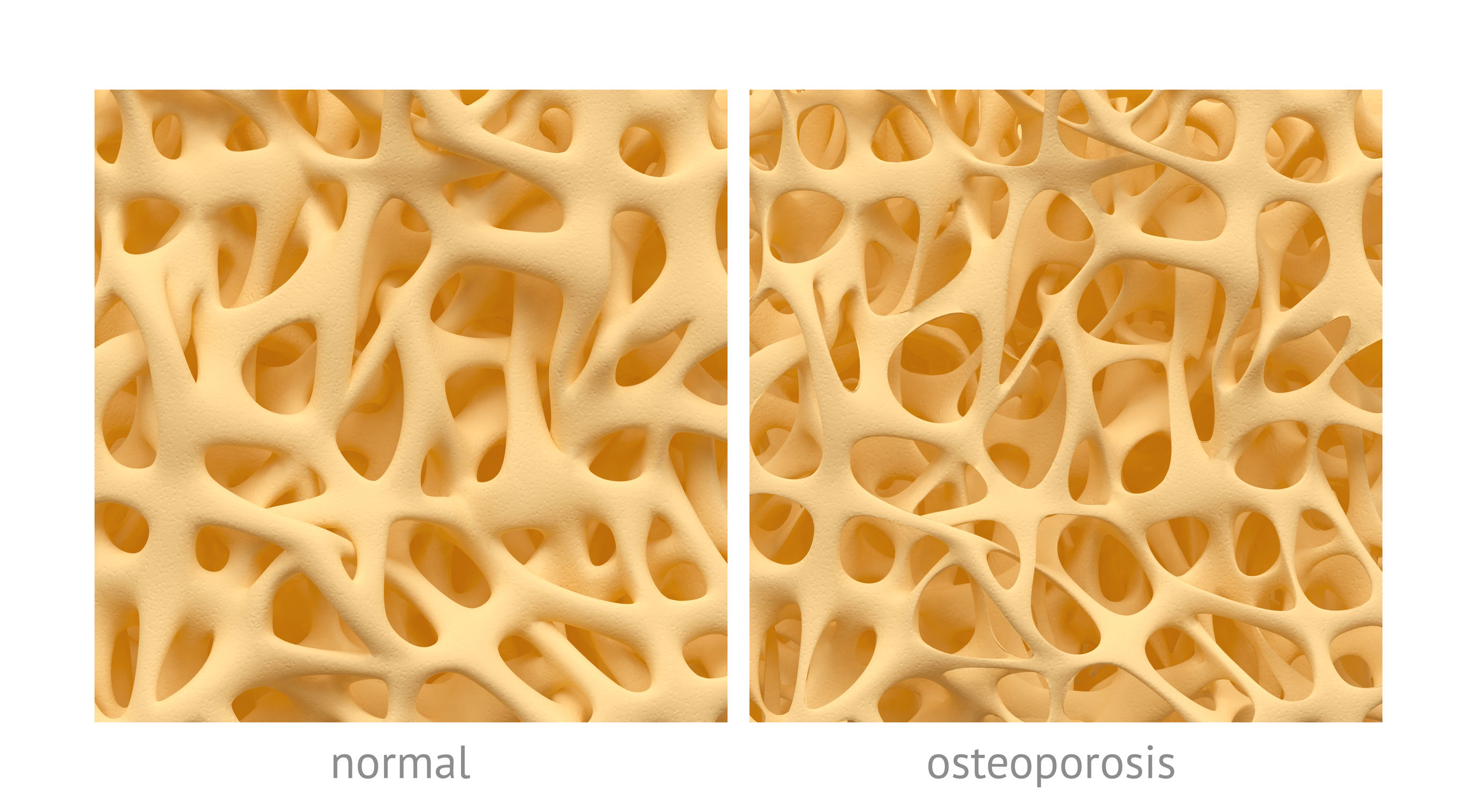
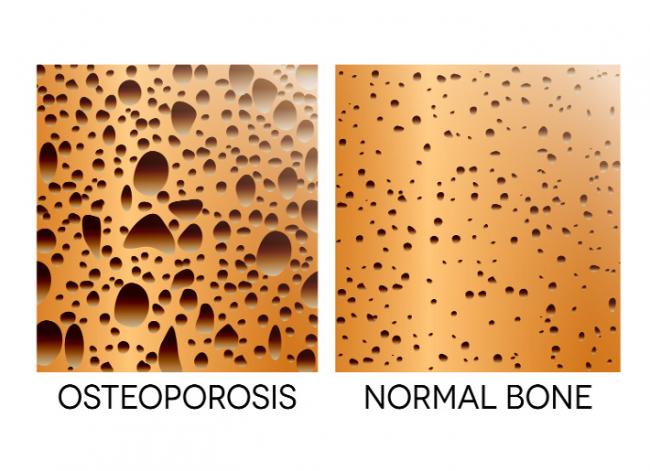
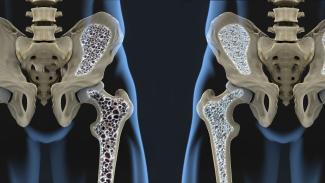
06 4月 20骨は主要な身体の構造を支える組織で、重要な器官を保護して動作を容易にし、血管や神経の土台を成しています。骨には構造的な機能の他、重要な代謝機能や内分泌機能もあり、カルシウムやリン酸塩、マグネシウムなどのミネラルを蓄え、酸塩基平衡、筋肉の収縮、神経伝達、血液凝固、心臓のリズムに影響を与えます。最近、骨は身体のストレス反応に関与し、ホルモン機能に影響を与えることが発見されました。骨とこうした様々な組織は相互作用します。臓器の多くが、隣接する臓器と相互作用しながら複雑に機能することから、これは驚くべきことではありません。骨の場合、栄養素を吸収するために健康な消化器系、カルシウムレベルを調節するために腎臓と副甲状腺が必要な他、エストロゲンやテストステロン、インスリン、成長ホルモンなどのホルモンを含む免疫系と内分泌系が必要です。これはほんの一例で、こうした組織の一つまたは複数が機能不全で骨の生理的なニーズを満たせない場合、骨粗鬆症などの疾患が生じる可能性があります。
月刊ニュースレター
サブスクリプションを保存できませんでした。もう一度やり直してください。
サブスクリプションは成功しました。